COLPOSCOPIA Y BIOPSIA DEL COLO UTERINO
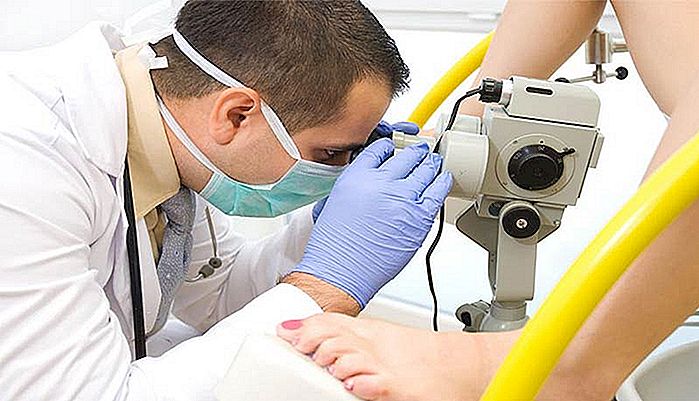

La colposcopia es un procedimiento realizado a través de un aparato llamado colposcopio, que permite al ginecólogo tener una visión ampliada e iluminada de la vulva, de la vagina y del cuello uterino. La colposcopia se utiliza con frecuencia cuando el médico desea realizar una biopsia del cuello del útero.
En este artículo vamos a explicar lo que es la colposcopia, cómo se hace, cuáles son sus indicaciones y cuáles son las complicaciones posibles de este examen.
¿Qué es la colposcopia?
Colposcopia es una palabra de origen griego, que puede ser traducida como "visualizar la vagina" o "examinar visualmente la vagina". La colposcopia es, en realidad, un examen que permite al médico examinar no sólo la vagina, sino también la vulva (parte externa de los genitales femeninos) y el cuello del útero, de forma mucho más minuciosa que en el examen ginecológico común, que se hace a simple vista.
Aunque el nombre sugiere alguna semejanza con exámenes más invasivos, como la colonoscopia o la endoscopia digestiva, en la colposcopia no hay introducción de ningún dispositivo en la vagina de la paciente. El colposcopio es un aparato que se parece más a una cámara o un binocular, como es posible ver en la foto al lado. No hay en ningún momento contacto del colposcopio con la región genital, quedando éste siempre a unos 30 centímetros de distancia de la paciente.

La ventaja de la colposcopia en relación al examen ginecológico común es el hecho de que él pueda iluminar adecuadamente el canal vaginal y permitir que el ginecólogo pueda visualizar la región a través de lentes de aumento, lo que permite la identificación de lesiones en la mucosa de la vagina y del cuello del útero, el útero que el ojo desnudo no es capaz de percibir. El colposcopio también permite al ginecólogo utilizar filtros de color, como luz verde o azul, para destacar cambios en la vascularización en la región del cuello del útero.
¿Para qué sirve la colposcopia?
La colposcopia es un examen que sirve para complementar el examen ginecológico común, siendo habitualmente indicada cuando el ginecólogo considera necesaria una evaluación más detallada del aparato genital. En general, dos situaciones indican la realización de la colposcopia: cuando el examen del Papanicolau presenta alguna alteración sugestiva de lesión premaligna o cuando durante el examen ginecológico común el ginecólogo reconoce alguna lesión sospechosa en la mucosa de la vagina o del cuello del útero. En ambos casos, la colposcopia se utiliza para que el ginecólogo pueda realizar una biopsia de la región sospechosa.
Si desea entender un poco sobre el examen del Papanicolau, acceda al siguiente artículo: EXAME PAPANICOLAU - ASCUS, LSIL, NIC1, NIC 2 y NIC 3
¿Cómo se realiza la colposcopia?
La colposcopia no difiere mucho del examen ginecológico común. La paciente se acuesta en la camilla con las piernas abiertas y el ginecólogo introduce el espéculo, también conocido como pico de pato, en la vagina para poder visualizar su interior. Hasta aquí es todo igual al que la paciente está acostumbrada.
Con el auxilio del colposcopio, que como ya dijimos suele quedar a unos 30 cm de distancia de la vulva, el médico hace una cuidadosa evaluación de toda la mucosa de la vagina y del cuello uterino. En general, se realizan una o más biopsias de la mucosa de la vagina o del cuello del útero.
Si el médico consigue detectar por el colposcopio alguna lesión sospechosa, realizará una biopsia de esta lesión. Si no hay lesiones obvias, el ginecólogo puede utilizar un colorante para facilitar la identificación de tejidos con cambios en sus células. Las dos técnicas más utilizadas son la prueba de Schiller, que utiliza una solución a base de yodo, o la prueba del ácido acético, que según el propio nombre dice, utiliza una solución de ácido acético. Si hay cambios a nivel celular, con estos colorantes se vuelven más aparentes, ayudando al ginecólogo a elegir cuáles son las áreas del cuello uterino que deben ser biopsias.
Explicamos con más detalle cómo funciona la prueba de Schiller y del ácido acético en el siguiente artículo: TEST DE SCHILLER | TEST DEL ÁCIDO ACÉTICO.
Si el último Papanicolau de la paciente ya tiene más de 6 semanas, un nuevo curetaje del cuello uterino puede ser realizado para que la muestra sea enviada junto con el material de la biopsia.
El examen completo dura entre 15 a 20 minutos y es indoloro. Algunos pacientes sienten alguna incomodidad a la hora del paso del espéculo o durante la biopsia, pero, en general, no es nada más. No es necesario anestesia ni sedación para la realización de la colposcopia. También no es necesaria ninguna preparación espacial para el examen.
Contraindicaciones y cuidados en relación a la realización de la colposcopia
No existe ninguna contraindicación absoluta a la realización de la colposcopia. Sin embargo, algunos cuidados deben ser observados para que la performance de la colposcopia sea optimizada.
El primer punto es no realizar la colposcopia durante el período menstrual. El mejor momento para la realización de la colposcopia es en la primera mitad del ciclo, pocos días después del final de la menstruación.
También no es indicado realizar la colposcopia en mujeres sabidamente con infección vaginal o cervical. La inflamación, el flujo y el sangrado pueden obstaculizar la correcta visualización de la vagina y del cuello del útero. La inflamación también puede hacer que el paso del espéculo sea doloroso, haciendo el examen más incómodo de lo esperado. Por lo tanto, se sugiere el tratamiento de cualquier infección ginecológica antes de la realización del examen.
La colposcopia se puede realizar sin ningún problema en las embarazadas. Sin embargo, tanto la biopsia y el curetaje deben ser evitados, debido al riesgo mayor de sangrados y complicaciones para la gestación.
La biopsia tampoco debe realizarse en pacientes que estén tomando anticoagulantes. Si es posible, el medicamento debe interrumpirse antes del examen para minimizar el riesgo de hemorragias.
La paciente que se someter a una colposcopia debe evitar las relaciones sexuales en los 2 días anteriores al examen. También no se aconseja la introducción de ningún objeto en la vagina, ya sea un absorbente interno, cremas, pomadas o supositorios vaginales en las 48 horas anteriores.
Complicaciones de la colposcopia
Si se respetan las condiciones descritas en el tópico anterior, el riesgo de complicaciones de la colposcopia es muy bajo. En realidad, la colposcopia en sí no acarrea en ningún riesgo. Lo que puede causar complicaciones es la biopsia y el curetaje, que pueden provocar sangrado o infección.
La tasa de complicaciones es muy baja. El riesgo de sangrado en pacientes no embarazadas y sin cambios en la coagulación es muy pequeño. Después de la biopsia, el ginecólogo suele usar una solución llamada Monsel, que ayuda a cicatrizar la lesión, estancando cualquier sangrado que pueda ocurrir.
La colposcopia con biopsia no interfiere en nada con la fertilidad de la paciente.
Cuidados después de la colposcopia
Cualquier incomodidad vaginal puede ocurrir en los 2 o 3 primeros días después del examen. Pequeños sangrados pueden surgir por hasta una semana. Los corazones también son comunes y pueden ser de coloración oscura si el médico ha utilizado la solución de Monsel.
Se sugiere evitar ejercicios en las primeras 24 a 48 horas después del procedimiento. Las relaciones sexuales deben evitarse durante al menos 1 semana. Ducha vaginal y tampón tampoco deben ser utilizados.
Su ginecólogo debe ser contactado si usted nota: sangrado abundante, fiebre, intenso dolor abdominal o en la región vaginal y corrientes con olor muy fuerte.
Es importante saber que el resultado de la biopsia suele demorar, pudiendo sólo estar disponible después de 2 o 3 semanas.
ENTENDA SU ELETROCARDIOGRAMA (ECG)
A pesar de la continua renovación de las tecnologías utilizadas para la realización de diagnósticos médicos, el electrocardiograma (ECG), disponible desde el inicio del siglo pasado, todavía mantiene un papel central en la investigación de varias enfermedades cardíacas. El ECG es un examen complementario importante para la interpretación del ritmo cardíaco y para la detección de la isquemia del corazón. El electro

PEDICULOSIS PUBIANA (CHATO) - Síntomas, Causas y Tratamiento
Puntos clave del artículo → Lo que es: los piojos púbicos, popularmente conocido como aburrido, es una enfermedad contagiosa causada por el parásito de insectos Phthirus pubis, también llamado ladilla. La pediculosis pubiana es una infección similar a la que ocurre en el cuero cabelludo cuando está infestado por piojos. → Tran