Desprendimiento prematuro de la Placenta - Síntomas y Tratamiento


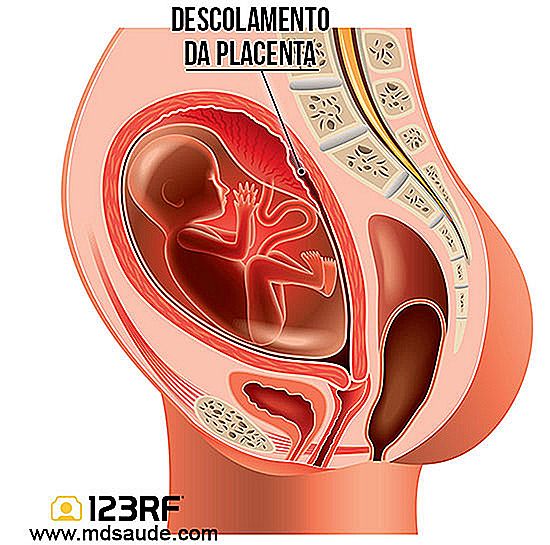
El desprendimiento prematuro de la placenta (DPP), también conocido como placenta abrupta o desprendimiento placentario, es una complicación inusual, pero grave del embarazo, en la cual la placenta se despega parcial o completamente del útero antes de la hora del parto.
La DPP es un problema potencialmente fatal, pues la pérdida de contacto entre la placenta y el útero puede no sólo privar al bebé de oxígeno y nutrientes, sino también provocar hemorragia, llevando a una voluminosa pérdida de sangre por parte de la madre.
En este artículo vamos a explicar lo que es el desprendimiento prematuro de la placenta, cuáles son sus causas, síntomas y opciones de tratamiento.
¿Qué es el desprendimiento prematuro de la placenta?
La placenta es un órgano materno-fetal que sólo existe durante el embarazo. Su principal función es proveer oxígeno y nutrientes para el feto, a través del intercambio de sangre con la madre.
La placenta tiene dos caras, una que queda pegada a la pared del útero, ligada a cientos de vasos sanguíneos maternos, y otra hacia el feto, que es donde se conecta el cordón umbilical. Así, la placenta actúa como un puente entre la circulación sanguínea de la madre y del feto.
En condiciones normales, la placenta sólo debe desprenderse del útero después de que el bebé ya haya nacido. Mientras el bebé está dentro del útero, necesita la placenta para "respirar" y "alimentarse".
Por lo tanto, llamamos desprendimiento prematuro de la placenta cuando una parte de la placenta se desprende de la pared del útero durante el embarazo.
Obviamente, esa porción de la placenta que se despojó deja de recibir la sangre de la madre. La salud del feto, en esta situación, pasa a depender de la capacidad de transferir sangre de la placenta restante que aún permanece ligada al útero. Como es de imaginar, cuanto mayor sea el desprendimiento placentario, mayor es el riesgo de surgir sufrimiento fetal.
En general, el desprendimiento prematuro de la placenta viene acompañado de sangrado vaginal. Sin embargo, la sangre resultante del desprendimiento puede quedar atrapada entre la pared del útero y la placenta, no habiendo exteriorización del mismo por la vagina. En estos casos, el desprendimiento de la placenta puede progresar de forma silenciosa, llevando gran peligro a la madre y al bebé.
Causas del desprendimiento prematuro de la placenta
Las causas del desprendimiento de la placenta aún no han sido totalmente aclaradas. Sabemos que las traumas abdominales pueden ser uno de los motivos, pero sólo una pequeña proporción de todos los DPP (alrededor del 9% de los casos) están relacionados con acontecimientos mecánicos repentinos, como trauma abdominal contuso, descompresión uterina rápida o aceleración-deceleración del útero, tal como suele ocurrir en los accidentes automovilísticos.
A pesar de que no podemos explicar de forma detallada los mecanismos fisiopatológicos que llevan al desprendimiento prematuro de la placenta, ya conocemos varios de sus factores de riesgo. Los más importantes son:
- Hipertensión - alrededor del 40% de los casos ocurren en mujeres embarazadas hipertensas DPP (es decir: la hipertensión en el embarazo - la hipertensión gestacional).
- Pre-eclampsia o eclampsia - mujeres embarazadas con preeclampsia tienen hasta 5 veces más probabilidades de tener desprendimiento de placenta (es decir: la eclampsia y preeclampsia - síntomas, causas y tratamiento).
- El consumo de cocaína - consumo de cocaína aumenta el riesgo de desprendimiento de la placenta hasta 10 veces (es decir: Cocaína y crack - efectos y complicaciones).
- Fumadores - mujeres que fuman tienen 2, 5 veces más probabilidades de tener DPP (léase: ENFERMEDADES CIGARRILLOS - ¿Cómo dejar de fumar).
- Desprendimiento prematuro en un embarazo anterior - el factor de riesgo más importante para el desprendimiento de la placenta ya han tenido un desprendimiento en un embarazo anterior. En estas gestantes, el riesgo de placenta abrupta es hasta 12 veces mayor.
- La rotura prematura de la bolsa de agua - durante el embarazo, el feto está dentro del saco amniótico, que es una especie de bolsa llena de líquido amniótico. La ruptura de la bolsa antes de la hora del parto es un importante factor de riesgo para DPP, pues el rápido vaciamiento del líquido causa repentina descompresión del útero, favoreciendo su desprendimiento.
- Edad mayor de 40 años - el más viejo usted es la madre, el mayor es el riesgo de desprendimiento de la placenta. El descenso prematuro de la placenta es mucho más común en las embarazadas de más de 40 años, pero el riesgo ya empieza a elevarse a partir de los 35 años.
- Trastornos de la coagulación sanguínea - cualquier condición que deteriora la capacidad de la sangre de coágulo aumenta el riesgo de desprendimiento de la placenta.
- La amniocentesis - Una de las posibles complicaciones de procedimiento médico amniocentesis en el que se retira una muestra de líquido amniótico para el examen es la ocurrencia de sangrado retroplacentario, lo que aumenta el riesgo de desprendimiento de la placenta (léase: La amniocentesis - líquido de ensayo amniótico) .
- embarazo de gemelos - la descompresión súbita uterina después del nacimiento de su primer bebé puede causar que la placenta-adosado mientras que el segundo bebé está todavía en el útero.
Síntomas del desprendimiento prematuro de la placenta
El desprendimiento placentario suele ocurrir en el último trimestre del embarazo, especialmente en las últimas semanas antes del nacimiento.
Los signos y síntomas clásicos de la placenta abrupta son:
- Sangrado vaginal - 80%.
- Dolor abdominal o lumbar - 70%.
- Contraindicaciones uterinas de fuerte intensidad y gran frecuencia - 35%.
El 80% de las gestantes con DPP presentan sangrado vaginal. Sin embargo, hay también los casos de desprendimiento en que la sangre queda retenida entre la placenta y el útero, no habiendo exteriorización del mismo por la vagina. Estos casos son más peligrosos, ya que el sangrado puede ser voluminoso y la gestante acaba por no tener conocimiento de él.
Por lo tanto, la cantidad de sangre que sale por la vagina no necesariamente corresponde a la cantidad de sangre real que se está perdiendo. Es perfectamente posible que la madre entre en shock circulatorio por voluminosa pérdida sanguínea presentando ninguno o sólo un discreto sangrado vaginal.
Complicaciones de la placenta abrupta
El desprendimiento placentario puede causar problemas graves tanto para la madre y el bebé.
Para la madre, el desprendimiento de la placenta puede llevar a:
- Choque circulatorio, debido a la pérdida de sangre.
- Alteraciones de la coagulación sanguínea (coagulación intravascular diseminada).
- Anemia grave con necesidad de transfusión de sangre.
- Quiebra de los riñones y otros órganos.
Después del nacimiento del bebé, es probable que el lugar donde la placenta quedaba pegada permanezca sangrando. Si este sangrado no puede ser controlado, la remoción quirúrgica del útero (histerectomía) puede ser necesaria.
Para el bebé, el desprendimiento de la placenta puede llevar a:
- Sufrimiento fetal - privación de oxígeno y nutrientes.
- Nacimiento prematuro.
- Muerte fetal.
Clasificación del desprendimiento prematuro de la placenta
La DPP puede clasificarse en 4 clases, de acuerdo con su gravedad:
- Clase 0 - DPP asintomático
La clase 0 ocurre cuando el embarazo transcurre sin problemas y el médico sólo descubre que hubo desprendimiento de la placenta después del parto al observar la existencia de coágulos de sangre adheridos a la placenta.
- Clase 1 - DPP leve (alrededor del 48% de los casos)
Se clasifican como clase 1 los casos en los que el sagramento vaginal es nulo o apenas discreto, el útero no se presenta contraído y no hay alteraciones en la frecuencia cardíaca o en la presión arterial de la madre. En estos casos, tampoco hay ningún grado de sufrimiento para el feto.
Los niveles de fibrinógeno, que es un examen que ayuda a identificar problemas en la coagulación, se encuentran normales en la clase 1.
- Clase 2 - DPP moderada (alrededor del 27% de los casos)
Se clasifican como clase 2 los casos en los que el sagramento vaginal es ausente o moderado, el útero se encuentra moderadamente contraído, la madre tiene aumento de la frecuencia cardíaca y la presión arterial puede presentar episodios de caída cuando la paciente se encuentra de pie . En estos casos, el bebé presenta signos de sufrimiento fetal.
Los niveles de fibrinógeno suelen estar reducidos.
- Clase 3 - DPP grave (alrededor del 24% de los casos)
Se clasifican como clase 3 los casos en los que el sagramento vaginal es ausente o intenso, el útero se encuentra muy contraído, la madre presenta shock circulatorio y el feto evoluciona hacia el óbito.
Los niveles de fibrinógeno son muy bajos y la madre suele presentar dificultad para coagular la sangre.
Diagnóstico del desprendimiento prematuro de la placenta
El diagnóstico del DPP se realiza habitualmente a través de los hallazgos clínicos, pero los exámenes de imagen y de laboratorio se pueden utilizar para reforzar la sospechosa clínica.
La presencia de sangrado vaginal asociado al dolor abdominal y un útero altamente rígido al examen ginecológico habla fuertemente a favor de desprendimiento de la placenta. Las anormalidades en la frecuencia cardíaca fetal, hipotensión materna o signos de coagulación intravascular diseminada (hemorragia, anemia, fibrinógeno bajo y alteración en las pruebas de coagulación) aumentan aún más la posibilidad del diagnóstico.
El examen de ultrasonido es útil para identificar hematoma retroplacentario y para excluir otros problemas que también pueden cursar con sangrado vaginal y dolor abdominal (lea: PRINCIPALES CAUSAS DE DOLOR ABDOMINAL EN EL EMBARAZO).
Tratamiento del desprendimiento prematuro de la placenta
La conducta ante un desprendimiento placentario varía de acuerdo con la gravedad del cuadro, de la edad gestacional del feto y de las condiciones clínicas de la madre del bebé.
1- Hecho fallecido
Si el desprendimiento placentario ha sido grave y el feto no ha resistido, el parto debe ser inducido, para evitar que las complicaciones maternas surgen. Si la madre está clínicamente estable, el parto puede ser por vía vaginal. Si la madre es inestable, el parto se realiza por cesárea (lea: PARTO POR CESARIANA - Ventajas y riesgos).
2- Feto vivo, pero con signos de sufrimiento
La conducta médica correcta es inducir el parto a través de una cesárea. No hay tratamiento que haga que la placenta vuelva a conectarse al útero, por lo tanto, si el bebé está bajo riesgo de muerte por falta de oxigenación, la única solución es retirarlo lo más rápidamente posible del útero, no importa la edad gestacional. Si el embarazo tiene menos de 34 semanas, el bebé invariablemente necesitará permanecer en una UTI neonatal en los primeros días de su vida.
3- Feto vivo, con más de 34 semanas y sin signos de sufrimiento
Si el embarazo ya tiene al menos 34 semanas, el más seguro es inducir el parto a corto plazo, aunque el bebé no presente en ese momento signos de sufrimiento. Los desprendimientos pequeños pueden convertirse en grandes desprendimientos de una hora a otra y sin previo aviso.
En los casos de DPP leve, con episodio de sangrado mínimo y aislado, que no vuelve a ocurrir, y ausencia de otros signos y síntomas de gravedad, algunos obstetras tratan de llevar el embarazo hasta la semana 37.
4- Feto vivo, con menos de 34 semanas y sin signos de sufrimiento
Si la madre y el feto están bien, el desprendimiento es pequeño y no hay signos de hemorragia en curso, la conducta más utilizada es la hospitalización de la madre para la vigilancia. Los corticoides se administran para acelerar la maduración pulmonar del feto, lo que aumenta su probabilidad de sobrevivir si un parto prematuro tiene que ser inducido en las próximas semanas.
Como madre y bebé están bien, el obstetra intentará llevar el embarazo lo más cerca posible de la semana 37.

PARALISIA FACIAL DE BELL - Causas, Síntomas y Tratamiento
La parálisis facial ocurre cuando hay una parálisis total de todos, o algunos, músculos responsables por nuestros movimientos y expresiones faciales. El nervio que conduce los músculos de la cara se llama nervio facial. En este texto vamos a abordar las parálisis faciales, dando énfasis a la parálisis de Bell, que es la causa más común. Para en

CLORIDRATO DE TERBINAFINA - Remedio para Micosis
El clorhidrato de terbinafina es un medicamento con actividad antifúngica, que es actualmente el tratamiento más eficaz contra la micosis de las uñas (onicomicosis). Aunque a menudo se prescribe para los pacientes con onicomicosis, la terbinafina también es eficaz contra otras formas de micosis de la piel. Es