Síndrome de Stevens-Johnson y Necrólisis Epidérmica Tóxica
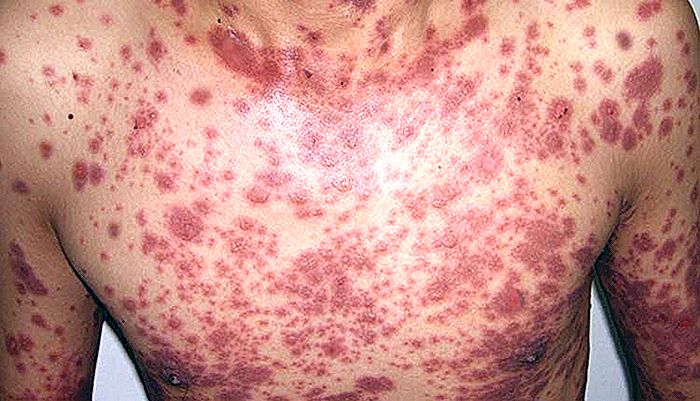

El síndrome de Stevens-Johnson y la necrólisis epidérmica tóxica (también conocida como síndrome de Lyell) son dos enfermedades similares, que ocurren por una grave reacción inmunológica, habitualmente después del uso de ciertos medicamentos. Ambas son una especie de reacción alérgica grave.
En este texto vamos a abordar los siguientes puntos sobre el síndrome de Stevens-Johnson y la necrólisis epidérmica tóxica:
- ¿Qué es el síndrome de Stevens-Johnson y la necrólisis epidérmica tóxica.
- ¿Cuáles son las diferencias entre el síndrome de Stevens-Johnson y la necrólisis epidérmica tóxica.
- ¿Cuáles son las causas.
- ¿Cuáles son los síntomas.
- Como es el tratamiento.
¿Qué es el síndrome de Stevens-Johnson y la necrólisis epidérmica tóxica
El síndrome de Stevens-Johnson y la necrólisis epidérmica tóxica son reacciones idiosincrásicas, es decir, ocurren raramente, de forma aguda e imprevisible. No son exactamente un efecto secundario del medicamento, pues la reacción es imprevisible y no ocurre por un problema específico de la droga, sino por una característica del sistema inmunológico del individuo. El síndrome de Stevens-Johnson y la necrólisis epidérmica tóxica ocurren en aproximadamente 1 de cada 1 millón de personas.
Tanto el síndrome de Stevens-Johnson como la necrólisis epidérmica tóxica son reacciones que involucra habitualmente la piel y las mucosas. Estas reacciones se caracterizan por fiebre y erupciones cutáneas, que pueden llevar a la necrosis y extenso desprendimiento de la capa más superficial de la piel (explicaremos los síntomas con más detalles abajo).
El síndrome de Stevens-Johnson y la necrólisis epidérmica tóxica son una emergencia médica, que deben ser tratadas en un ambiente hospitalario.
Diferencias entre el síndrome de Stevens-Johnson y la necrólisis epidérmica tóxica
El síndrome de Stevens-Johnson y la necrólisis epidérmica tóxica se distinguen por la gravedad y el porcentaje de la superficie corporal afectada.
síndrome de Stevens-Johnson es menos severa forma con una descamación de la piel limitada a menos del 10% de la superficie corporal.
necrólisis epidérmica tóxica o síndrome de Lyell es la enfermedad más severa, con más de 30% de la superficie corporal. Cuanto más extenso es el envolvimiento de la piel, mayor es el riesgo de complicaciones y de muerte.
Las mucosas son afectadas casi el 100% en ambos casos, normalmente en dos o más lugares distintos al mismo tiempo, como mucosa de los ojos, boca, vías aéreas o órganos genitales.
El síndrome de Stevens-Johnson tiene una mortalidad de alrededor del 3% mientras que en la necrólisis epidérmica tóxica la mortalidad llega al 30% de los casos.
Causas del síndrome de Stevens-Johnson y de la necrólisis epidérmica tóxica
En la inmensa mayoría de los casos, el síndrome de Stevens-Johnson y la necrólisis epidérmica tóxica son desencadenadas por algún medicamento. En los niños, los medicamentos también son la principal causa, pero no es raro que el gatillo sea una infección.
Raramente ambas reacciones pueden ser desencadenadas por contacto con productos químicos, vacunación, existencia de tumores, consumo de hierbas naturales o alimentos.
Más de 200 medicamentos ya se han descrito como posibles desencadenantes de las dos enfermedades, pero la mayoría de los casos ocurre después del uso de una de las siguientes drogas:
- Ácido valproico.
- El alopurinol.
- Amitiozona.
- La amoxicilina.
- Ampicilina.
- Barbitúricos.
- Carbamazepina.
- Fenilbutazona.
- Fenobarbital.
- Hidantoína.
- Lamotrigina.
- Nevirapina.
- Piroxicam.
- Sulfadiazina.
- Sulfadoxina.
- Sulfasalazina.
- Trimetoprim-sulfametoxazol (cotrimoxazol).
En caso de infecciones, la neumonía causada por la bacteria Mycoplasma pneumoniae parece ser una de las causas más comunes. Otras infecciones posibles de desencadenar un cuadro de síndrome de Stevens-Johnson o necrólisis epidérmica tóxica son:
- VIH (lea: SÍNTOMAS DEL VIH | SIDA).
- Influenza (lea: GRIPE - Síntomas, Tratamientos y Vacuna).
- Herpes simple (lea: HERPES LABIAL | Transmisión y tratamiento).
- Herpes zoster y catapora (lea: CATAPORA (VARICELA) Síntomas y tratamiento).
- Difteria.
- Hepatitis (lea: ¿QUÉ ES HEPATITIS?).
Cabe aquí alertar, una vez más, que ambas reacciones son muy raras. Sólo 1 en 1 millón de personas desarrollará la reacción del tipo Stevens-Johnson a una de estas drogas o infecciones.
Síntomas del síndrome de Stevens-Johnson y de la necrólisis epidérmica tóxica
En los casos causados por drogas, que son la mayoría, los síntomas generalmente se inician entre 1 y 3 semanas después de la exposición al medicamento.
El cuadro se inicia con una infección inespecífica, pudiendo parecer un cuadro inicial de gripe, con fiebre, dolor de garganta, tos y ardor o picazón en los ojos. Alrededor de 3 días después surgen las primeras lesiones en la piel.
Las lesiones de la piel generalmente comienzan como las máculas eritematosas (traduciendo: manchas rojiza). En el Stevens-Johnson las máculas son más redondeadas, pudiendo la región central ser más oscura. En la necrólisis epidérmica tóxica las machas son más difusas, atípicas y con bordes menos demarcados.
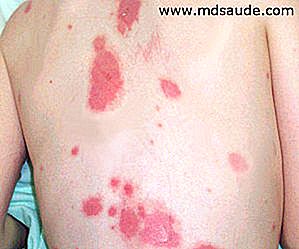
En ambas enfermedades, las máculas pueden ser muy dolorosas. Las lesiones se distribuyen de forma simétrica, empezando por la cara y el tórax antes de propagarse a otras áreas. El cuero cabelludo es típicamente ahorrado.
Las máculas evolucionan hacia las burbujas. Dentro de pocos días, la piel comienza a sufrir necrosis, soltando y descamándose. La descamación progresa rápidamente por dos a tres días y luego se estabiliza. En la necrólisis epidérmica tóxica pueden haber casos fulminantes, en los que el 100% de la epidermis se descuelga en cuestión de horas.
Las mucosas están involucradas en más del 90% de los casos de síndrome de Stevens-Johnson y necrólisis epidérmica tóxica. Típicamente, al menos dos mucosas se afectan al mismo tiempo. Las crías y úlceras dolorosas pueden ocurrir en cualquier superficie mucosa, como ojos, bocas, laringe, faringe y órganos genitales.
En los casos más graves, los órganos internos pueden ser afectados, como el corazón, el pulmón, los riñones y el hígado. La lesión ocular puede conducir a la ceguera. Cuando no lo hace, generalmente deja algún tipo de secuela en la visión.
La enfermedad suele durar de dos a cuatro semanas. La piel tarda más o menos este mismo tiempo para crecer de nuevo, sin embargo, las cicatrices, los machos y las irregularidades pueden ser permanentes. Por las uñas también pueden crecer de forma irregular en las áreas afectadas.
En la mayoría de los casos, las lesiones de la piel y la mucosa, mayor es el riesgo de muerte, pues el paciente es muy susceptible a infecciones oportunistas y sepsis (lea: QUÉ ES SEPSE | CHOQUE SÉPTICO?), Ya que la piel es nuestra principal protección contra los gérmenes del medio ambiente.
Tratamiento del síndrome de Stevens-Johnson y de la necrólisis epidérmica tóxica
El primer paso es retirar el agente causante de la enfermedad. Cualquier remedio nuevo debe ser inmediatamente suspendido. Cuanto antes la droga se suspende, mejor es el pronóstico.
El paciente con síndrome de Stevens-Johnson y, principalmente, necrólisis epidérmica tóxica debe ser tratado como si fuera alguien que sufrió quemaduras extensas y graves. Algunos hospitales poseen áreas para tratar grandes quemados. Es en estos sectores que el paciente debe quedar internado.
El tratamiento es de soporte, consistente en mantener al paciente vivo mientras la piel no se recupera y la extensa reacción inflamatoria no desaparece. Se debe mantener al paciente siempre bien hidratado con sueros (la ausencia de piel provoca grave deshidratación) y todas las heridas de la piel y de las mucosas deben ser tratadas cuidadosamente, si es necesario, con retirada quirúrgica de las áreas con necrosis.
El uso de corticoides sigue siendo controvertido, pero puede ser usado si la reacción se detecta en fases inciales (lea: PREDNISONA Y CORTICOIDES | efectos colaterales).
La droga que desencadenó el cuadro de síndrome de Stevens-Johnson o necrólisis epidérmica tóxica ya no puede usarse en estos pacientes.

METILFENIDATO - RITALINA - Bula Simplificada
El clorhidrato de metilfenidato, también conocido por los nombres comerciales Ritalina y Concerta, es un fármaco que tiene acción estimulante del sistema nervioso central y es habitualmente usado en el tratamiento medicamentoso del trastorno del déficit de atención e hiperactividad (TDAH). Este texto no tiene como objetivo reproducir el bula del metilfenidato suministrada por los fabricantes. Lo

SÍNDROME DEL PÁNICO - Causas, Síntomas y Tratamiento
El síndrome del pánico, también conocido como trastorno del pánico, es un trastorno psiquiátrico muy común, que se caracteriza por el surgimiento espontáneo, súbito e inesperado de ataques de pánico recurrentes. Tener uno o dos ataques de pánico a lo largo de la vida, principalmente si se desencadenan por situaciones de estrés, no se considera un trastorno psiquiátrico. Para ser s



