STAPHYLOCOCCUS AUREUS - ¿Cuáles son los riesgos de esta bacteria?
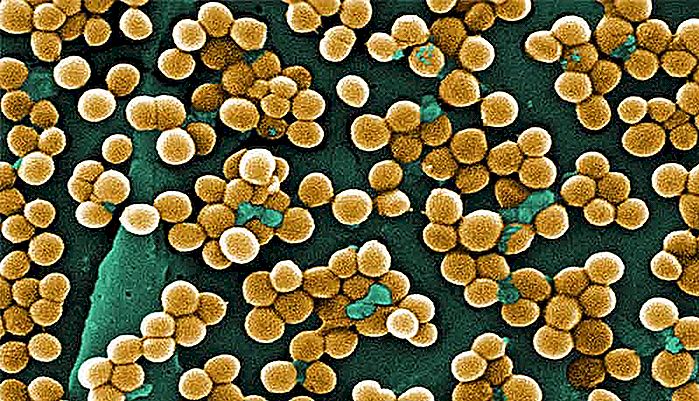

El Staphylococcus aureus (Staphylococcus aureus) es una de las bacterias más comunes en la práctica clínica, ya que normalmente colonizan la piel hasta el 15% de los seres humanos.
Llamamos colonización cuando una bacteria se adhiere a un tejido y empieza a multiplicarse, creando literalmente colonias. La colonización no significa que haya infección y no es necesariamente una cosa mala. Nuestra piel, nuestra boca y nuestros intestinos, por ejemplo, están llenos de bacterias que no nos causan enfermedad mientras permanecen restringidas a estos sitios.
Hay 33 tipos de estafilococos, algunos más virulentos que otros. El tipo más común en nuestra piel es el Staphylococcus epidermiditis, una especie de estafilococo así más suave que el Staphylococcus aureus, la especie más virulenta.
El problema de la colonización es el hecho de que es un depósito de bacterias listo para invadir otros puntos de nuestro cuerpo cada vez que una de nuestras barreras de defensa sufre debilidad. Los estafilococos que viven en la piel sólo están esperando la aparición de una pequeña lesión para poder penetrar dentro de nuestro organismo. Este es el motivo por el cual siempre debemos lavar nuestras heridas. Cualquier lesión en la piel es una puerta de entrada para las bacterias que viven en el medio externo (lea: TRATAMIENTO DE FERIDAS Y MACHUCADOS). Es por el hecho de que nuestra piel es colonizada por bacterias que la implantación de piercings o cualquier otro procedimiento que perfora la piel puede llevar a infecciones graves (lea: BODY PIERCING | PELIGROS Y COMPLICACIONES).
Tener bacterias en la piel no significa que la persona esté enferma o sea sucia. Tenemos una flora natural de gérmenes y es imposible no tener bacterias en la piel. Sin embargo, personas con malos hábitos higiénicos presentan una cantidad y una variedad mayor de bacterias colonizando su piel, o boca, como en los casos de personas con dientes en mal estado de conservación.
Además de la piel, Staphylococcus aureus puede invadir nuestro cuerpo a través de la ingestión de alimentos contaminados. Además de atacar directamente a nuestro cuerpo, S. aureus también producen una serie de toxinas, que cuando se ingiere, causan una grave infección intestinal con vómitos y diarrea (es decir: DIARREA | Causas, signos de gravedad y tratamiento)
Staphylococcus aureus es responsable de varios tipos de infecciones en nuestro cuerpo. Las infecciones de la piel son las más comunes, y cualquier puerta de entrada, incluso una mordida de insectos, puede ser suficiente para el desarrollo de estas. infecciones de la piel más comúnmente causadas por S. aureus son impétigo (léase: IMPÉTIGO COMÚN y Impétigo bulloso | síntomas y tratamiento), foliculitis, orzuelo (es decir: la monstruosidad (TERSOL) | | orzuelo causas y tratamiento), ebullición (es decir: (Por ejemplo, en el caso de las mujeres), el síndrome de piel escaldada estafilocócica, mastitis puerperal (lea: MASTITE DE LA AMAMENTACIÓN) Síntomas y tratamiento) y la celulitis (lea: ERISIPELA Y CELULITE - Síntomas y tratamiento).
Staphylococcus aureus, después de entrar en el cuerpo, no puede ser restringida a la piel, invadiendo la sangre y que conduce a infecciones graves, sepsis y shock séptico (es decir:? ¿QUÉ es la sepsis / sepsis y SEPTIC SHOCK).
Una vez en la sangre, el S.aureus puede alcanzar cualquier órgano. La infección de las válvulas del corazón, llamada endocarditis es una complicación temida de las infecciones por Staphylococcus aureus (léase: | ENDOCARDITIS síntomas y tratamiento). Otras infecciones de S. aureus posibles son la neumonía (lea: La neumonía | síntomas y tratamiento), pielonefritis (léase: pielonefritis | infección renal | Síntomas y tratamiento) y osteomielitis (infección del hueso).
infecciones por Staphylococcus aureus se tratan clásicamente con derivados de penicilina, tales como oxacilina, cefazolina y cefalotina. Infecciones restringidas a la piel pueden ser tratadas con antibióticos por vía oral. Las infecciones más graves deben ser tratadas con hospitalización y antibióticos venosos.
Estafilococos aureus MRSA
Últimamente, un subtipo de Staphylococcus aureus conocida como MRSA ha ganado mucho protagonismo en los medios de comunicación, a menudo con alarmista y lleno de errores de contenido textos.
El acrónimo MRSA resistente a la meticilina Staphylococcus aureus decir en portugués, staphylococcus aureus resistente a la meticilina.
La meticilina es un antibiótico de la familia de las penicilinas. por lo tanto MRSA es un Staphylococcus resistente al tratamiento por penicilinas convencionales. La primera descripción de MRSA es de 1959, luego de la invención de la meticilina. Con el uso cada vez más difundido, y muchas veces innecesario, de antibióticos, las infecciones por MSRA han sido cada vez más frecuentes en todo el mundo.
El Staphylococcus aureus MRSA no es más agresivo que el estafilococo MRSA no. Su problema está en las opciones reducidas de antibiótico y no en la virulencia de la bacteria.
La transmisión es hecha por el contacto entre personas, principalmente a través de las manos. Esto es un gran problema en el medio hospitalario donde los profesionales de la salud tienen contacto con varios pacientes el mismo día, pudiendo llevar el MRSA de uno a otro. El simple acto de lavarse las manos después de examinar a los pacientes disminuye mucho el riesgo de transmisión de la bacteria.
En general, el paciente hospitalizado con MRSA se coloca en aislamiento de contacto (una especie de cuarentena) para evitar la propagación de la bacteria. Las personas sanas no desarrollan ninguna enfermedad si tienen contacto con pacientes infectados o colonizados por MRSA, como por ejemplo, los familiares que visitan el hospital. Pero para el enfermo de la cama al lado, esa contaminación puede ser fatal.
El MRSA es una bacteria típicamente de hospital, pero puede ocurrir en la comunidad también. En este caso suele responder a un espectro más amplio de antibióticos alternativos, siendo de más fácil tratamiento. La transmisión del S.aureus MRSA puede ocurrir en gimnasios, después de uso conjunto de toallas, ropa, uniformes e incluso cepillo / peine de pelo.
El tratamiento del MRSA hospitalario se realiza con antibióticos potentes como Vancomicina, Linezolida y Teicoplanina. El problema es que algunos hospitales ya presentan casos de MRSA resistente también a Vancomicina.
No hay necesidad de tratar o investigar a familiares de pacientes con MRSA. Basta los cuidados básicos de higiene, principalmente si hay alguna lesión en la piel que sirva de puerta de entrada a la bacteria.
Como ya se ha dicho, el riesgo de enfermedad por MRSA en personas sanas es muy bajo. Muchos entran en contacto con el MRSA, pero no quedan colonizados porque la bacteria no consigue fijarse debido a la competencia por alimento con los millones y millones de otras bacterias ya existentes en la piel.

GONORREIA - Síntomas, Transmisión y Tratamiento
La gonorrea es una ETS (enfermedad de transmisión sexual) que afecta a hombres y mujeres y es causada por una bacteria llamada Neisseria gonorrhoeae, también conocido como gonococo. La gonorrea pasa de una persona a otra a través de cualquier forma de sexo desprotegido. Los individuos con varios compañeros sexuales o personas que no usan preservativo son aquellos que corren mayor riesgo de ser contaminados. En
AVC - Causas, Síntomas y Tratamiento
introducción El accidente cerebrovascular (AVC), también llamado accidente vascular encefálico (AVE), infarto cerebral, isquemia cerebral, trombosis cerebral o derrame es una complicación del sistema nervioso central que ocurre cuando el suministro de sangre a una región del cerebro es interrumpido o sustancialmente reducido, privando el tejido cerebral de oxígeno y nutrientes. El d