Esclerosis Lateral Amiotrófica - Causas, Síntomas y Tratamiento


La esclerosis lateral amiotrófica (ELA), también conocida como enfermedad de la neurona motor o enfermedad de Lou Gehrig, es una grave patología neurodegenerativa (enfermedad que provoca degeneración de las neuronas) de causa aún desconocida y sin tratamiento curativo.
La esclerosis lateral amiotrófica es una enfermedad que causa pérdida progresiva de la fuerza y atrofia de los músculos, llevando a la muerte en cerca de 3 a 5 años. Hay casos, sin embargo, con tiempo sobrevida mayor. La carcasa del 10% de los pacientes con ELA logran vivir más de 10 años, y un porcentaje muy pequeño puede vivir durante más de 20 años, si la enfermedad ahorra la musculatura responsable de la respiración y el paciente tiene condiciones de recibir tratamiento intensivo.
El caso más famoso de longevidad con la esclerosis lateral amiotrófica es el del físico inglés, Stephen Hawking, que tuvo la enfermedad diagnosticada a los 21 años y aún está vivo y productivo con más de 70 años de edad. Desafortunadamente, casos como los de él son muy raros y no representan la evolución habitual de la ELA.
En este artículo vamos a explicar lo que es la esclerosis lateral amiotrófica, cuáles son sus causas y factores de riesgo, sus síntomas, cómo se hace el diagnóstico y cuáles son las opciones de tratamientos existentes hasta el momento.
¿Qué es la neurona motor?
Para entender lo que es la esclerosis lateral amiotrófica, que, como ya se ha mencionado, también es llamada enfermedad de la neurona motor, es necesario antes conocer cómo funciona la interacción entre nervios y músculos. Vamos a explicar a continuación, de forma bien resumida y didáctica, esta relación.
Cualquier contracción muscular voluntaria se realiza gracias a la activación de un grupo de neuronas llamadas "neurona motor". Si usted mueve las plumas, levanta los brazos, baja la cabeza o resuelve sentarse, todos esos movimientos nacieron dentro de su cerebro, que, a través de estímulos eléctricos, hizo el mensaje llegar a los grupúsculos musculares que usted pretende usar.
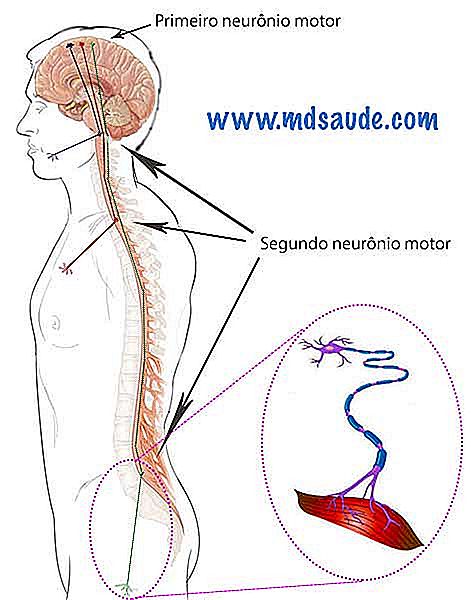
Hay 2 tipos de neuronas motor: neurona motor superior, también llamado primer neurón motor, y la neurona motor inferior, conocido como segundo neurona motor.
La primera neurona motor queda dentro del cerebro, en un área llamada corteza cerebral. Para que cualquier músculo de contracción voluntaria se mueva, la primera neurona emite un impulso eléctrico que viaja por el cerebro, pasa por el tronco cerebral y llega a la médula espinal localizada en la columna vertebral. En la médula espinal se encuentra la segunda neurona motor, que es estimulada al recibir el impulso eléctrico proveniente de la primera neurona. La segunda neurona motor da origen a los nervios periféricos que se distribuyen por el cuerpo para inervar los músculos.
La médula espinal ocupa todo el canal central de la columna vertebral, desde la región cervical (cuello) hasta el inicio de la columna lumbar. Las regiones del cuerpo son inervadas de arriba hacia abajo, es decir, las segundos neuronas motor que inervan a los miembros superiores se localizan en la región de la columna cervical, mientras que los segundos neuronas motores que inervan a los miembros inferiores se localizan más abajo, de las primeras vértebras lumbares.
En el caso de los nervios craneos, que inervan los músculos de la cara, como ojos y boca, la segunda neurona motor se encuentra en el tronco cerebral, región justo debajo del cerebro.
Cuando una persona sufre un accidente con grave injuria de la médula espinal, pierde exactamente ese contacto entre la primera neurona motor del cerebro y la segunda neurona motor en la médula. Si la lesión medular es a la altura de la columna cervical, el paciente pierde los movimientos del cuello hacia abajo. Si la lesión es más baja, al final de la columna torácica o en la columna lumbar, pierde sólo los movimientos de los miembros inferiores.
¿Qué es la esclerosis lateral amiotrófica?
La esclerosis lateral amiotrófica es una enfermedad rara, que afecta a cerca del 0, 002% de la población. En Brasil existen cerca de 6000 personas portadoras de esta enfermedad.
La ELA ocurre debido a la degeneración de la primera neurona motor y / o de la segunda neurona motor. El paciente presenta pérdida progresiva de la fuerza en todos los grupos musculares cuyas neuronas inervadoras están sufriendo degeneración.
La ELA acomete solamente los músculos de contracción voluntaria, o sea, aquellos músculos que sólo se mueven cuando queremos. Los músculos del corazón y de los intestinos, por ejemplo, son de contracción involuntaria y, por lo tanto, se ahorra en la esclerosis lateral amiotrófica. La respiración a pesar de ser realizada de forma involuntaria la mayor parte del tiempo es ayudada por músculos de contracción voluntaria, por lo que conseguimos sostener la respiración por algunos segundos. Por eso, la parálisis de los músculos respiratorios es una señal común en la ELA, siendo este el factor que suele determinar la muerte del paciente.
El término "amiotrófica" significa atrofia del músculo, que es una de las consecuencias de la falta de contracción por ausencia de estímulo nervioso. Las regiones musculares acometidas por la enfermedad sufren atrofia. El término esclerosis viene del hecho de que la degeneración de las neuronas lleva a su destrucción, siendo estas células nerviosas sustituidas por una especie de tejido cicatricial. Para completar, la enfermedad es llamada esclerosis lateral amiotrófica porque la segunda neurona motor suele quedarse en la región más lateral de la médula, que sufre esclerosis con la evolución de la enfermedad.
A pesar de ser frecuentemente llamada enfermedad de la neurona motor, la verdad es que la esclerosis lateral amiotrófica es sólo una de las 4 formas existentes de este tipo de enfermedad neurológica. La ELA es una forma más común, correspondiendo a cerca del 70% de los casos de enfermedad de la neurona motor. Además de la ELA, también existen las siguientes enfermedades:
- La atrofia muscular progresiva - que es la forma en que afecta sólo a la segunda de las neuronas motoras y corresponde a aproximadamente 10% de los casos.
- La parálisis bulbar progresiva - corresponde a 20% de los casos y por lo general se limita a los motores de los nervios craneales. Esta forma acomete el primer y segundo nervio motor.
- esclerosis lateral primaria - es la forma más rara, pero la enfermedad de las neuronas motoras más benigno. Suele quedar restringida a la primera neurona motor y tiene progresión muy lenta.
Las 4 formas de enfermedad de la neurona motor no deben ser consideradas como enfermedades distintas, sino variaciones de presentación de una enfermedad sola. El paciente puede, por ejemplo, inicialmente tener un cuadro más sugestivo de parálisis bulbar progresiva y, posteriormente, desarrollar un cuadro típico de ELA.
Factores de riesgo para esclerosis lateral amiotrófica
No sabemos por qué la enfermedad surge en más del 90% de los casos. Sólo en un 5 a 10% hay una clara relación genética, siendo la ELA transmitida de forma familiar.
A pesar de que las causas exactas son oscuras, algunos factores de riesgo ya se conocen. La ELA es una enfermedad que afecta principalmente a personas de más de 40 años, siendo su pico de incidencia alrededor de los 75 años de edad. Hay casos, sin embargo, de inicio en la adolescencia. Los hombres son 2 veces más afectados que las mujeres.
El tabaquismo es un factor de riesgo conocido. Además de doblar el riesgo de desarrollo de la esclerosis lateral amiotrófica, los fumadores suelen tener una forma más agresiva de enfermedad. La buena noticia es que los pacientes que consiguen soltar el cigarrillo vuelven a tener la misma tasa de riesgo de personas que nunca fumaron.
La exposición continua a ciertas sustancias, principalmente metales pesados, como el plomo, también parecen ser un factor de riesgo.
Por motivos aún no bien aclarados, atletas profesionales, como jugadores de fútbol, presentan una tasa mayor de ELA cuando comparados con la población en general. Se cree que el intenso entrenamiento muscular puede ser un gatillo para lesión de los nervios motores en personas genéticamente predispuestas.
Así como en los atletas, la esclerosis lateral amiotrófica también es más común en militares. Los motivos aún no se han aclarado.
Síntomas de la esclerosis lateral amiotrófica
Los síntomas de la ELA ocurren por destrucción progresiva de las neuronas motoras, ya sean superiores o inferiores. Los síntomas iniciales más comunes son debilidad progresiva en las manos, dificultad para caminar, falta de fuerza en los pies, dificultad para hablar o tragar, calambres o miofasciculaciones (movimientos pequeños, rápidos e involuntarios de los músculos, que pueden ser notados a través de la piel o en la lengua ).
La ELA no suele causar cambios en el funcionamiento de los músculos del corazón, de los vasos sanguíneos, de la vejiga o del tracto gastrointestinal. En las fases más avanzadas, sin embargo, el paciente puede pasar a tener estreñimiento, no por debilidad de la musculatura intestinal, sino debido a la falta de fuerza en la musculatura abdominal, que auxilia en la expulsión de las heces. El tacto, la audición, el paladar y el olfato también suelen estar preservados, principalmente en las fases iniciales de la enfermedad. La función sexual no suele ser afectada, pero, conforme la enfermedad avanza, por cuenta de todas las complicaciones, el interés sexual del paciente deja de existir.
La forma más común de apertura del cuadro es la debilidad asimétrica, que acomete sólo una de las manos o de las piernas. La debilidad en las manos suele ser notada por el hecho de que el paciente tiene dificultad para sostener objetos, como por ejemplo un vaso. Dificultad para realizar tareas que requieran una coordinación más fina, como abotonar un botón o colocar la llave en el agujero de la cerradura, también son comunes. La debilidad en los miembros inferiores suele manifestarse por la dificultad o sensación de que hay algo raro a la hora de andar o correr. Al principio, los síntomas de la esclerosis lateral amiotrófica pueden ser sutiles, haciendo que el paciente demora a buscar ayuda médica.
Con la progresión de la enfermedad, los síntomas que se iniciaron de forma localizada tienden a ser esparcidos por más músculos del cuerpo. El paciente pasa a presentar síntomas de lesión del primero y de la segunda neurona motor, que pueden ser identificadas a través del examen físico neurológico. Por ejemplo, rigidez de los músculos, pérdida de la coordinación motora y aumento de los reflejos (identificados por la famosa prueba del martillo en la rodilla) son signos de enfermedad de la primera neurona motor. La debilidad, la atrofia de los músculos, la pérdida de los reflejos, las miofasciculaciones y los calambres son síntomas de lesión de la segunda neurona motor.
Atención, no se asuste, pues calambres (lea: CÁIMBRAS | Causas y tratamiento) y miofasciculaciones son hallazgos comunes que pueden ocurrir en cualquier persona. Las miofasciculaciones de la lengua, sin embargo, son típicas de la ELA.
En la mayoría de los casos, a pesar de la dificultad de hablar, la parte intelectual del paciente se mantiene prácticamente intacta. Él tiene plena noción de lo que está ocurriendo y entiende perfectamente a las personas a su alrededor. En cerca del 15% de los casos, sin embargo, un cuadro de demencia puede desarrollarse junto a los síntomas motores de la ELA.
En las fases avanzadas de la enfermedad, el paciente se vuelve totalmente paralizado. El acometimiento de la musculatura de la respiración puede surgir precozmente, pero es, en general, un signo de enfermedad avanzada. Las complicaciones respiratorias acaban siendo la principal causa de muerte del paciente con esclerosis lateral amiotrófica.
Diagnóstico de la esclerosis lateral amiotrófica
Ninguna prueba o examen aisladamente es capaz de establecer el diagnóstico definitivo de la esclerosis lateral amiotrófica. El diagnóstico de la ELA se basa principalmente en los síntomas y signos observados a través del examen físico neurológico. La presencia al mismo tiempo de señales del primer y de la segunda neurona motor es bastante sugestiva.
Una vez que los síntomas de ELA en las fases iniciales pueden ser similares a los de varias otras enfermedades, el neurólogo suele solicitar exámenes complementarios para descartar los diagnósticos diferenciales. Una de estas pruebas es la electroneuromiografía, un examen capaz de definir si el origen de la debilidad muscular es del propio músculo o una cierta enfermedad de los nervios. El médico puede también solicitar una resonancia magnética para captar imágenes detalladas del cerebro y de la médula espinal para descartar otras causas de enfermedades neurológicas, como tumores, accidentes cerebrovasculares, infecciones, hernia de disco, etc.
Tratamiento de la esclerosis lateral amiotrófica
Desafortunadamente, aún no existe cura para la esclerosis lateral amiotrófica. El tratamiento, por lo tanto, tiene como objetivo desacelerar la progresión de la enfermedad, impedir sus complicaciones y mejorar la calidad de vida. Fisioterapia, apoyo psicológico, fonoaudiólogo y nutricional son esenciales para alcanzar estos objetivos.
En los pacientes con dificultad respiratoria, los ventiladores portátiles, llamados ventilación no invasiva por presión positiva, se pueden utilizar para ayudar al paciente a respirar de forma más efectiva. Al principio, el aparato puede ser utilizado durante el sueño, y, conforme la enfermedad avanza, a lo largo de todo el día.
En los pacientes que pasan a tener dificultad en alimentarse por incapacidad de tragar los alimentos, la gastrostomía percutánea es una de las opciones. Este tratamiento consiste en la colocación de un tubo a través de la piel directamente al estómago, pasando a ser ésta la vía de administración de alimentos.
El tiempo de supervivencia del paciente depende mucho de la posibilidad de que tenga acceso a todo ese aparato médico, incluyendo la ayuda de tantos profesionales de la salud.
Remedios para la esclerosis lateral amiotrófica
Sólo existe en el mercado un solo medicamento aprobado para el tratamiento de la ELA. El Riluzol, vendido bajo el nombre comercial Rilutek, es la única droga que comprobadamente aumenta el tiempo de vida de los pacientes portadores de esclerosis lateral amiotrófica. Sin embargo, no es una droga milagrosa, la ganancia de supervivencia es pequeña, alrededor de 6 meses a 1 año, en promedio.

FACTORES DE RIESGO DEL CÁNCER DE MAMA
El cáncer de mama es el cáncer más común y el que más lleva a la muerte entre las mujeres. Entender los factores de riesgo nos ayuda a identificar a las mujeres más propensas a tener el cáncer ya reducir su incidencia. Es bueno señalar que cuando hablamos de factores de riesgo, nos referimos a situaciones que aumentan la probabilidad de que el cáncer aparezca. Las muj
AFTAS EN BOCA Y LENGUA - Causas y Tratamiento
Las úlceras orales, también llamadas úlceras aftosas, estomatitis aftoides o simplemente aftas, son lesiones muy comunes de la mucosa oral. Las aftas son lesiones benignas que no suelen causar mayores problemas además de la incomodidad. Sin embargo, algunas enfermedades más graves de la cavidad oral pueden manifestarse con lesiones ulceradas muy similares, lo que puede causar confusión. Un e