FIBRILACIÓN ATRIAL - Síntomas, Causas y Tratamiento

La fibrilación auricular (conocido como fibrilación auricular, en Portugal) es una arritmia cardiaca muy común, que por lo general hace que los latidos del corazón acelerado e irregular.
La fibrilación auricular ocurre habitualmente en ancianos y con enfermedades estructurales del corazón, como enfermedades valvulares, insuficiencia cardiaca o con trastornos de la conducción eléctrica del corazón.
En este texto, vamos a abordar los siguientes puntos:
- ¿Qué es el atrio.
- ¿Qué es una arritmia cardiaca.
- ¿Qué es la fibrilación auricular.
- ¿Cuáles son sus causas.
- ¿Cuáles son sus síntomas.
- Porque la fibrilación auricular es peligrosa.
- Tipos de fibrilación auricular.
- Opciones de tratamiento.
Para leer un resumen sobre las arritmias cardiacas más comunes, visite el enlace: PALPITAS, TAQUICARDIA Y ARRITMIAS CARDÍACAS.
Obs: el flutter atrial es un proceso muy parecido a la fibrilación auricular. En buena parte, la información contenida en este texto también sirve para ambas arritmias.
Atrio cardíaco
Vamos a hacer aquí una breve revisión de la anatomía del corazón para que podamos entender mejor lo que es la fibrilación auricular (FA).
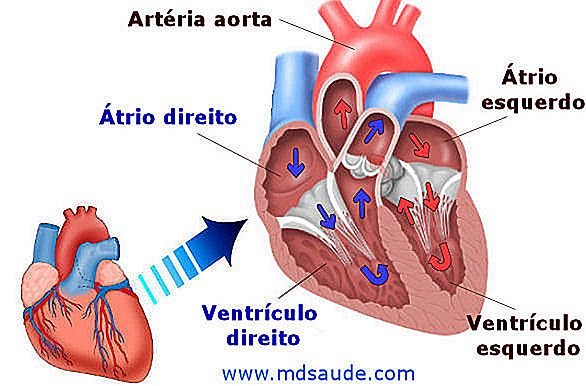
Nuestro corazón posee 4 cámaras o cavidades: atrio izquierdo, ventrículo izquierdo, atrio derecho y ventrículo derecho. El lado izquierdo del corazón, compuesto por el atrio y el ventrículo izquierdo, no tiene comunicación con el lado derecho del corazón, compuesto por el atrio y el ventrículo derecho.
La sangre llega al corazón por la vena cava que desemboca en el atrio derecho (flechas azules). Cuando el atrio está lleno, se contrae y empuja la sangre hacia el ventrículo derecho. Cuando el ventrículo se llena, también se contrae, bombeando sangre hacia las arterias pulmonares. La sangre pasa, entonces, por los pulmones, recibe oxígeno y vuelve al corazón, llegando al atrio izquierdo (flechas rojas). Una vez más, cuando el atrio se llena, se contrae y empuja la sangre hacia el ventrículo izquierdo. El ventrículo izquierdo cuando está lleno, bombea la sangre a la arteria aorta, de donde será distribuida al resto del cuerpo. Después de recorrer todo el organismo, la sangre vuelve al corazón por la vena cava, reiniciando el ciclo.
¿Qué es una arritmia cardiaca?
Todo este proceso de contracción cardiaca y bombeo de la sangre es finamente sincronizado, de modo que cada evento descrito ocurra con un intervalo de sólo centésimas de segundo. La contracción cardiaca es controlada por ligeros impulsos eléctricos generados por una estructura llamada nodo sinusal, localizada en el ápice del atrio derecho, compuesta por células capaces de generar actividad eléctrica. Si desea entender mejor cómo funciona la actividad eléctrica cardiaca, lea: EXAME ELETROCARDIOGRAMA (ECG).
Las arritmias cardiacas son trastornos que surgen cuando hay un problema en la generación o distribución de estos impulsos eléctricos por el corazón, haciendo que la contracción de las cavidades cardíacas pierda ese sincronismo descrito hace poco.
¿Qué es la fibrilación auricular?
Normalmente, los impulsos eléctricos del corazón son generados únicamente por el nudo sinusal, estimulando la contracción primero del atrio derecho, después del atrio izquierdo y, por último, de los ventrículos. Un solo impulso eléctrico tarda 0, 19 segundos en recorrer todo el corazón.
Durante una actividad cardiaca normal, el nodo sinusal dispara impulsos eléctricos de forma ritmada, con un intervalo mínimo entre cada nuevo impulso. No adelanta el corazón generar dos o más impulsos eléctricos simultáneos, pues el músculo cardíaco necesita algunos décimas de segundo para recuperarse y poder contraer nuevamente.
La fibrilación auricular es una arritmia causada por el surgimiento de más de un punto en los atrios capaz de disparar impulsos eléctricos. Cuando hay varios impulsos eléctricos siendo disparados simultáneamente, de forma caótica, los músculos de los atrios pasan a recibir varias órdenes de contracción al mismo tiempo, sin tiempo de descanso, lo que acaba por crear lo que llamamos fibrilación auricular.
En esta arritmia, el atrio pasa a hacer cortas, sucesivas e ineficaces contracciones. Visualmente parecen estar temblando, como si estuvieran llevando una descarga eléctrica o teniendo una convulsión. El atrio normal golpea entre 60 y 100 veces por minuto, que es la frecuencia cardiaca normal. En la fibrilación auricular llega a hacer hasta 600 contracciones (cortas e ineficaces) por minuto.
Por suerte, esos impulsos eléctricos caóticos no logran llegar a los ventrículos, pues obligatoriamente tienen que pasar por una estructura llamada nudo atrio ventricular (nodo AV). Esta estructura, situada en la frontera entre los atrios y los ventrículos, es capaz de filtrar los cientos de impulsos caóticos que llegan, permitiendo el paso de sólo 100 a 170 impulsos por minuto (lo que provoca una frecuencia cardíaca de 100 a 170 latidos por minuto ). El paciente se queda con el corazón acelerado, pero al contrario de lo que ocurre en el atrio, hay un intervalo mínimo entre un impulso y otro para que los ventrículos mantengan su capacidad de contracción intacta.
Como el atrio en fibrilación no se contrae adecuadamente, el paso de sangre hacia el ventrículo queda perjudicado y no ocurre de forma lineal. La sangre acaba creando un torbellino dentro del atrio, haciendo que parte de él quede represada, lo que favorece la formación de coágulos (explicaré las consecuencias de estos coágulos más adelante).
Causas de la fibrilación auricular
La edad es uno de los factores de riesgo más importantes, siendo la fibrilación auricular una arritmia muy común en ancianos. En más del 70% de los casos de FA el paciente tiene más 65 años. Sólo el 0, 1% de la población por debajo de los 55 años tiene fibrilación auricular.
Además de la edad, otro importante factor de riesgo es la presencia de enfermedades cardíacas; la hipertensión arterial y la enfermedad coronaria son las dos más importantes. El paciente hipertenso de larga data suele tener los atrios dilatados, lo que favorece la desregulación del sistema eléctrico cardíaco. El paciente con enfermedad coronaria puede presentar una isquemia de las células que generan y conducen los impulsos eléctricos, favoreciendo la aparición de arritmias.
Para leer sobre hipertensión y enfermedad coronaria:
- HIPERTENSIÓN ARTERIAL | Síntomas y tratamiento
- SÍNTOMAS DEL INFARTO AGUDO DEL MIOCADIO
También son factores de riesgo para el desarrollo de la fibrilación auricular:
- Insuficiencia cardiaca (lea: INSUFICIENCIA CARDÍACA | Causas y síntomas).
- Enfermedades de las válvulas del corazón.
- Hipertiroidismo (lea: HIPERTIREOIDISMO | Síntomas y tratamiento).
- Consumo excesivo de alcohol (lea: EFECTOS DEL ÁLCOHOL | Tratamiento del alcoholismo).
- Apnea del sueño (lea: APNEIA DEL SONO - Causas, Síntomas y Tratamiento).
- Enfermedad pulmonar obstructiva crónica (lea: EPOC | Enfisema pulmonar y bronquitis crónica).
- Infecciones agudas.
- Embolia pulmonar (lea: EMBOLIA PULMONAR | Síntomas y tratamiento).
- Drogas y medicamentos.
- Consumo excesivo y cafeína.
Síntomas de la fibrilación auricular
Si la fibrilación auricular no provoca una aceleración importante de los latidos del corazón, llamada taquicardia, puede incluso pasar desapercibida. En la mayoría de los casos, sin embargo, la fibrilación auricular suele venir acompañada de frecuencias cardíacas alrededor de 120-130 latidos por minutos, lo que provoca síntomas, como palpitaciones, malestar en el pecho, mareos, cansancio y / o falta de aire.
Un hallazgo típico de la FA es un corazón acelerado, por encima de las 100 pulsaciones por minutos asociado a un ritmo de latido totalmente irregular.
Si usted siente palpitaciones o cualquiera de los síntomas de fibrilación auricular citados arriba, coloque el dedo en su propio pulso para evaluar sus latidos del corazón. El corazón normal golpea de manera regular, con intervalos de tiempo iguales entre cada latido. La frecuencia cardíaca se encuentra habitualmente entre 60 y 100 batimos por minuto.
Un corazón con ritmo regular golpea con el siguiente patrón:
tum ... ..tum ..tum ... ... ... ..tum ..tum ..tum ... ... ... ... ..tum ..tum ..tum ..tum ... ... ... ..tum ..tum.
Un corazón con fibrilación auricular tiene un ritmo irregular, algo más o menos así:
... tum tum ... .tum.tum.tum ..tum..tum ......... ... ... .tum tum.tum.tum.tum .tum ......... ... ...... .tum tum.tum ... tum.
Los pacientes más ancianos, con el corazón ya debilitado, pueden no tolerar la taquicardia que la fibrilación auricular produce, que en algunos casos sobrepasa los 150 latidos por minutos, presentando caída de la presión arterial, falta aire importante y / o intenso malestar. Si el paciente ya tiene una enfermedad isquémica del corazón, la taquicardia puede agravar la isquemia, provocando un cuadro de angina de pecho o incluso infarto de miocardio.
Complicaciones de la fibrilación auricular
El gran problema de la fibrilación auricular es el aumento del riesgo de ictus (derrame cerebral). Como el atrio no se contrae adecuadamente, la sangre puede crear una especie de torbellino dentro del mismo, lo que favorece la aparición de coágulos. 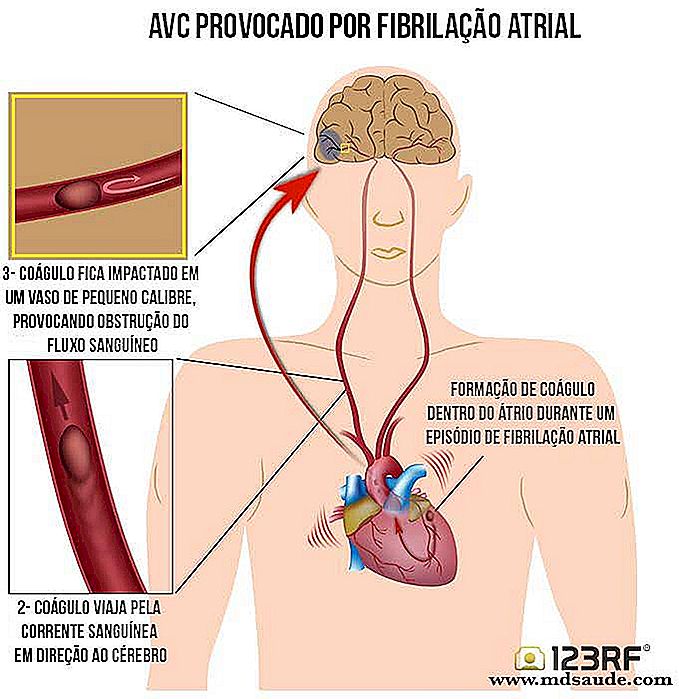 Si uno de estos coágulos formados sale del atrio izquierdo, será lanzado directamente a algún punto del cuerpo (coágulos lanzados en la circulación se llaman émbolos).
Si uno de estos coágulos formados sale del atrio izquierdo, será lanzado directamente a algún punto del cuerpo (coágulos lanzados en la circulación se llaman émbolos).
Si este émbolo salido del corazón sube hacia el cerebro, tan pronto como alcanza una arteria más fina, quedará impactado, obstruyendo inmediatamente la llegada de sangre por esta arteria, provocando así una isquemia en parte del cerebro (ver la ilusión al lado ).
El émbolo puede también ir a otros puntos del cuerpo, pudiendo provocar trombosis e isquemia en los ojos, riñones, intestinos, columna o incluso en los dedos de los pies, si el émbolo es muy pequeño y puede viajar hasta los extremos del cuerpo sin impactar antes.
Tipos de fibrilación auricular
La fibrilación auricular se clasifica de 4 modos: recién diagnosticada, paroxística, persistente o permanente.
a. Recién diagnosticado fibrilación auricular: todo FA cuando se detectó por primera vez se clasifica como recién diagnosticado. En algunas situaciones, basado en los síntomas de la palpitación, es posible determinar el momento exacto de su inicio. Sin embargo, hay casos de fibrilación auricular asintomáticos, haciendo que muchos pacientes tengan la arritmia y no sepan. Estos casos generalmente se descubren accidentalmente durante un examen médico de rutina.
b. La fibrilación auricular: son pacientes con episodios recurrentes de FA y corto - vivido. Habitualmente el paciente presenta al menos 2 episodios por semana, con una duración de menos de 24 horas y una resolución espontánea del cuadro.
c. Fibrilación auricular persistente: son los casos de AF que no se resuelven espontáneamente y necesitan ser tratados con fármacos o antiarrítimicas cardioversión eléctrica a invertirse (explicar a continuación en el tratamiento).
d. fibrilación auricular permanente: son los casos de FA que duran más de un año y no desaparecen espontáneamente o con tratamiento médico.
Diagnóstico de la fibrilación auricular
El diagnóstico de la fibrilación auricular se realiza fácilmente a través del electrocardiograma (lea: EXAME ELETROCARDIOGRAMA (ECG). En casos de fibrilación auricular paroxística, un examen llamado Holter puede ser necesario. En este examen el paciente queda con un aparato de electrocardiograma acoplado en su cuerpo por 24 a 48 horas, siendo posible detectar el surgimiento de cortos períodos de FA al londo de este intervalo de tiempo.
El ecocardiograma (una especie de ultrasonido del corazón) también es capaz de detectar la fibrilación auricular. Su gran ventaja es poder también evaluar el tamaño de los ventrículos y de los atrios. Los pacientes con un corazón muy dilatado generalmente no responden bien a los tratamientos que apuntan a revertir la FA.
Tratamiento de la fibrilación auricular
El tratamiento de la fibrilación auricular puede tener tres líneas de acción:
1- Revertir la fibrilación
2- No revertir la fibrilación pero controlar la frecuencia cardíaca.
3- Impedir la formación de coágulos dentro de los atrios.
cardioversión
La cardioversión es el término usado para la reversión de la fibrilación auricular. La cardioversión eléctrica se realiza con un aparato que provoca choques, parecido a lo que se hace en algunos casos de paro cardíaco. La cardioversión eléctrica sólo se suele hacer en casos más graves cuando el paciente se encuentra con hipotensión o riesgo de infarto agudo de miocardio. La cardioversión farmacológica es aquella que se obtiene con el uso de drogas antiarrítmicas por vía venosa.
La cardioversión, ya sea eléctrica o farmacológica, está indicada en los casos de FA de inicio reciente, cuando el riesgo de haber coágulos formados en el atrio izquierdo es bajo. Sin embargo, si el paciente es anciano y ya tiene un corazón muy grande o enfermo, la tasa de éxito de la cardioversión es muy baja, no siendo indicada su realización. La cardioversión funciona mejor en pacientes no tan ancianos y con un corazón aún sano.
El gran riesgo de la cardioversión es la embolización de un coágulo al cerebro en el momento en que el atrio vuelve a contraerse normalmente. En los casos de FA con más de 24 horas, lo ideal es tratar al paciente con anticoagulantes por lo menos 3 semanas antes de la cardioversión, para minimizar el riesgo de embolización. Una alternativa es hacer un ecocardiograma a través del esófago para buscar coágulos en el atrio izquierdo. Si no hay coágulos visibles, la cardioversión puede hacerse si el paciente no ha tomado anticoagulantes durante al menos 3 semanas.
Control de la frecuencia cardíaca
En casos de fibrilación auricular de larga duración o en los pacientes ancianos, con corazón ya muy enfermo, la cardioversión no suele ser usada, pues su tasa de éxito es baja. En estos casos, el tratamiento sólo trata de controlar la frecuencia cardíaca. Como la mayoría de los síntomas de la FA son a causa de la taquicardia, cuando mantenemos al paciente con frecuencias inferiores a 100 latidos por minuto, su fibrilación auricular se vuelve asintomática.
El control de la frecuencia cardíaca se alcanza con medicamentos. Los más utilizados son amiodarona, propafenona, digoxina, diltiazem, verapamilo o metoprolol.
anticoagulación
Todo paciente con fibrilación auricular debe ser medicado con drogas anticoagulantes, para impedir la formación de coágulos en el atrio izquierdo. La medicación más utilizada es la warfarina (lea: VARFARINA (Marevan, Varfine, Coumadin). El gran problema de la warfarina es el riesgo de hemorragias y la necesidad de realizar exámenes de sangre a menudo para controlar su nivel sanguíneo.
Recientemente forma lanzadas en el mercado tres nuevas drogas que son buenas alternativas a la warfarina por no necesitar control con exámenes de sangre. Son ellas: Dabigatrana, Apixabana y Rivaroxabana.
En los pacientes muy ancianos o que tienen dificultades para controlar sus propios medicamentos, el uso de anticoagulantes puede ser peligroso, ya que el riesgo de hemorragia es alto. En estos casos, el médico puede optar por prescribir drogas que inhiben las plaquetas, como la aspirina. La prevención de los coágulos no es tan eficaz, pero el riesgo de hemorragias es mucho más bajo.

CÓMO CALCULAR EL PERÍODO FÉRTIL
Para las mujeres que quieren quedar embarazadas, saber estimar el día fértil sirve para optimizar las fechas de las relaciones sexuales, aumentando las posibilidades de fecundación. Para las mujeres que no quieren quedar embarazadas, pero que por descuido o accidente han tenido relaciones sexuales desprotegidas, estimar el período fértil ayuda a saber si el acto sexual se ha hecho en un período de alto riesgo de embarazo. En e

Visita nuestro canal en Youtube: https://www.youtube.com/mdsaude Transcripción del vídeo ¿Sabía usted que Brasil es el país de América Latina que tiene el mayor número de personas con depresión, de acuerdo con los datos de la OMS divulgados este año? La depresión es una condición real, que tiene tratamiento y se manifiesta de forma diferente en diferentes individuos. Si usted



