OSTEOPOROSIS - Síntomas, Causas y Tratamiento


La osteoporosis es una enfermedad que lleva a la pérdida de masa ósea ya la fragilización del hueso, aumentando el riesgo de fracturas. La enfermedad puede hacer que los huesos tan frágiles, que una caída, o incluso ligeros impactos, como curvar o toser, pueden causar una fractura. Los huesos más acometidos son los de la cadera, puño y columna.
En este artículo abordaremos las siguientes cuestiones sobre la osteoporosis:
- ¿Qué es la osteoporosis?
- ¿Cómo es el hueso normal?
- ¿Cuáles son los factores de riesgo?
- ¿Cuáles son los síntomas?
- ¿Cómo se realiza el diagnóstico?
- ¿Cómo se trata la osteoporosis?
Hueso sano
Nuestros huesos no son todos macizos, como su apariencia sugiere, y nuestro esqueleto no es sólo una estructura de sustentación, sino un órgano vivo con varias funciones en el organismo.
En el exterior (cortical), el hueso es compacto y tiene una apariencia sólida. Pero en su interior él es trabeculado, con la apariencia de una esponja. Es a través de esos espacios que pasan los vasos sanguíneos y se localiza la médula ósea. El hueso está compuesto por una parte orgánica y otra mineral, constituida básicamente de fosfato de calcio (fósforo + calcio).
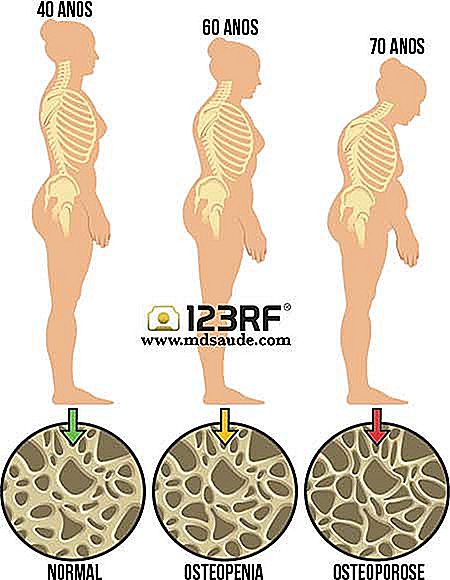
La osteoporosis es el trastorno en el cual hay reducción de la masa mineral, tanto del hueso cortical como del trabecular, llevando a una gran reducción de la densidad del hueso, haciéndolo más frágil y menos resistente a los traumas mecánicos normales del día a día. No por casualidad, la palabra osteoporosis significa hueso poroso.
Como ya se ha dicho, el hueso no es una estructura sin vida, con función sólo de dar sustentación mecánica al cuerpo. Los huesos están en constante renovación, un proceso necesario para la corrección de micro lesiones sufridas por los traumatismos comunes del estrés mecánico diario. Nuestro cuerpo se encuentra permanentemente dañando y reparando nuestros huesos.
Para mantenerse fuerte y sano, el hueso necesita el aporte constante de minerales, como el calcio y el fósforo, cuya concentración en la sangre está regulada por las paratiroides. Las paratiroides son glándulas localizadas en la base del cuello, sobre la tiroides, siendo responsables del control de los niveles de calcio y fósforo en los huesos y sangre, por la excreción urinaria de minerales por los riñones y por la concentración de vitamina D en la sangre (lea: ALIMENTOS E OTRAS FUENTES DE VITAMINA D).
Hasta los 30 años, el cuerpo consigue mantener la masa ósea bien estructurada. A partir de los 30, el proceso de reabsorción ósea comienza a ser más intenso que el de producción de hueso nuevo, lo que a lo largo de varios años lleva al desarrollo de la osteoporosis.
La osteoporosis además de reducir la densidad mineral del hueso, también causa disturbios en su arquitectura natural, contribuyendo aún más a su fragilidad.
Factores de riesgo para la osteoporosis
El principal factor de riesgo es la deficiencia de estrógeno, que ocurre habitualmente después de la menopausia. Sin embargo, la menopausia no es el único factor de riesgo, y los hombres también pueden presentar osteoporosis, aunque esta enfermedad es más común en el sexo femenino.
Medicamentos, enfermedades, estilo de vida y factores del día a día pueden aumentar el riesgo de osteoporosis. Citamos algunos de los factores de riesgo más comunes a continuación:
- Sexo femenino → 70% de los casos de osteoporosis ocurren en mujeres.
- Caucasianos (raza blanca) y asiáticos.
- Baja estatura y bajo peso.
- Historia familiar de osteoporosis.
- La menopausia.
- Nunca se haya embarazado.
- estilo de vida sedentario.
- Baja exposición al sol → Factor de riesgo común en el que vive en el hemisferio norte.
- Baja ingesta de calcio y vitamina D.
- Fumar.
- Consumo de bebidas alcohólicas.
- Consumo elevado de refrescos (?) = Hay indicios, pero todavía no se puede afirmar con el 100% de certeza.
Enfermedades asociadas a un mayor riesgo de osteoporosis
Los pacientes que presentan alguna de las enfermedades citadas abajo tienen un mayor riesgo de desarrollar osteoporosis:
- Anorexia nerviosa.
- La depresión.
- Hipertiroidismo.
- Mieloma múltiple.
- Anemia perniciosa (deficiencia de vitamina B12).
- Enfermedad celiaca.
- Síndrome de Cushing.
- Enfermedad de Crohn.
Medicamentos asociados a la osteoporosis
Los fármacos listados abajo, cuando se toman de forma continua y de largo, aumentan el riesgo de osteoporosis:
- Glicocorticoides (cortisona).
- Fenitoína.
- Carbamazepina.
- Levotiroxina (hormona tiroidea).
- La warfarina.
- Los antidepresivos.
- La heparina.
- Metotrexato.
- Furosemida.
Síntomas de la osteoporosis
La osteoporosis es una enfermedad silenciosa, que sólo suele causar síntomas en fases avanzadas. Los principales síntomas de la osteoporosis son los dolores óseos, principalmente dolor lumbar, facilidad en tener fracturas y reducción de la estatura por colapsos de las vértebras de la columna.
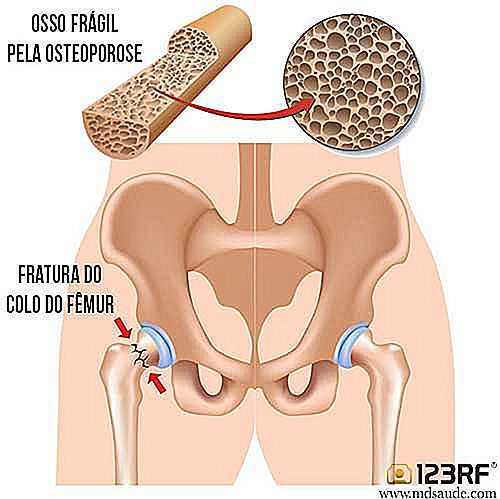
La fractura del cuello del fémur es uno de los problemas más comunes en los ancianos que sufren de osteoporosis. Todos los años y en todo el mundo, decenas de miles de ancianos necesitan atención médica debido a la fractura del cuello del fémur, que surge habitualmente después de una caída de la propia altura. Cuanto mayor sea el paciente y más grave es la osteoporosis, mayor es el riesgo de fractura ósea.
Además de la fractura del cuello del fémur y de las vértebras, también son bastante comunes la fractura del puño y de las costillas.
Diagnóstico de la osteoporosis
La mejor prueba para el diagnóstico de osteoporosis es la densitometría ósea. Los resultados se proporcionan a través de la comparación con la densidad ósea de las personas jóvenes (T-score o desviación estándar).
El criterio para la osteoporosis, según la Organización Mundial de la Salud (OMS), es un T-score menor que -2.5 en la densitometría ósea.
Los resultados de la densitometría se dividen de la siguiente manera:
1. densidad ósea normal = T-puntuación entre 0 y -1.
2. La osteopenia = T-score entre -1 y -2, 5.
3. La osteoporosis = T-score inferior a -2, 5.
Cuanto más bajo es el T-score, mayor es la gravedad de la osteoporosis y mayores son los riesgos de fracturas.
La osteopenia es una reducción de la densidad ósea, pero todavía no se considera osteoporosis. Podemos decir que es la osteopenia es una pre-osteoporosis.
La densitometría ósea debe realizarse en todas las mujeres mayores de 65 años o en aquellas en posmenopausia que presenten factores de riesgo para la osteoporosis. No hay indicación para realizar la densitometría en hombres, a menos que el paciente presente factores de riesgo importantes.
Prevención y tratamiento de la osteoporosis
En la osteoporosis el dictado "prevenir es mejor que curar" es especialmente cierto, ya que cuando las lesiones en la arquitectura ósea causadas por la osteoporosis están presentes, son prácticamente irreversibles. Los medicamentos actuales no revierte la osteoporosis, por lo tanto, el tratamiento tiene como principal objetivo evitar la progresión de la enfermedad.
El tratamiento medicamentoso está indicado en todos los pacientes que tienen criterios de osteopenia (T-score entre -1 y -2, 5) o osteoporosis (T-score inferior a -2, 5) en la densitometría ósea.
Los medicamentos más utilizados son:
- Sustitución de calcio y vitamina D
- bifosfonatos (alendronato, risedronato, ácido zoledrónico): es los fármacos más ampliamente utilizados en el tratamiento y prevención de la osteoporosis. Ya existen desde hace años en el mercado y su perfil de seguridad y eficacia es bien conocido. Los bifosfonatos en comprimidos deben tomarse en ayunas con un vaso lleno de agua y el paciente no debe acostarse durante al menos 1 hora debido al riesgo de graves reflujo gastroesofágico y esofagitis.
El ácido zoledrónico es un bifosfonato administrado por vía intravenosa, con administraciones cada 6 o 12 meses.
- Raloxifeno: Es un modulador selectivo de receptor de estrógeno. Es un medicamento que actúa como si fuera estrógeno, pero no es una hormona. Presenta los beneficios del estrógeno, sin sus efectos secundarios.
- Los estrógenos y la sustitución de estrógenos: Ampliamente utilizado para tratar la osteoporosis hasta el pasado reciente, el reemplazo hormonal a pesar de tener excelentes resultados trae consigo un mayor riesgo de enfermedad cardiovascular, accidente cerebrovascular y cáncer de mama. Por lo tanto, ya no es indicado como tratamiento de primera línea para la osteoporosis y sólo debe utilizarse en casos seleccionados.
- La teriparatida: Es un análogo de PTH, hormona paratiroidea producida por y responsable para el control de calcio y fósforo en los huesos. Es uno de los medicamentos más prometedores en el tratamiento de la osteoporosis, siendo el único hasta el momento que parece revertir parte de las lesiones ya existentes. Todavía no hay estudios completos sobre su perfil de seguridad a largo plazo y su uso todavía está limitado a un máximo de 2 años.
- denosumab (Prolia o Xgeva): El denosumab es un fármaco nuevo, que trabaja mediante la reducción de la resorción ósea y el aumento de la formación de hueso, lo que resulta en una mayor densidad ósea y un riesgo reducido de fracturas. Su administración es también bastante cómoda, siendo la dosis de sólo una administración subcutánea cada 6 meses. Es importante destacar, sin embargo, que el denosumab es más caro que los bifosfonatos, medicamentos más utilizados actualmente para el tratamiento de la osteoporosis.
A pesar de tener buenos resultados en estudios preliminares, el Denosumab, hasta el momento, sólo fue ampliamente estudiado en comparación con el placebo. Aún no hay grandes estudios comparando directamente la eficacia del Denosumab en relación al Teriparide oa los bifosfonatos por vía venosa. En los pocos datos existentes, su eficacia en la prevención de las fracturas parece ser similar a la del ácido zoledrónico. Por lo tanto, no estamos seguros si es realmente superior a los tratamientos ya existentes. También no hay estudios a largo plazo sobre su seguridad.
A pesar de la inicial emoción que el producto está provocando, la mayoría de los expertos todavía no recomiendan esta droga como primera opción de tratamiento. Tal vez en el futuro, el denosumab venga a convertirse en el tratamiento de elección para la osteoporosis, pero, por el momento, el más sensato es utilizarlo sólo en aquellos pacientes que no toleran o no han tenido buena respuesta con las drogas habituales. Los pacientes con insuficiencia renal también son buenos candidatos para el denosumab, ya que los bifosfonato están contraindicados en esa población.
Tratamiento no medicamentoso
Además del tratamiento con drogas, es importante implementar cambios en los hábitos de vida. Se debe abandonar el cigarrillo y evitar el exceso de bebidas alcohólicas. La práctica de ejercicios físicos, incluyendo musculación, y el consumo de alimentos como leche y derivados, verduras verdes, cereales, frutos secos y pescado, ayudan en la prevención.
También es importante la exposición solar; 20 a 30 minutos de sol por día, entre 6h y 10h es el indicado. Sólo el 25% del cuerpo necesita estar expuestos para que haya una adecuada producción de vitamina D a través de la piel.

¿POR QUÉ LAVAR LAS MANOS AYUDA A EVITAR ENFERMEDAD?
Lavarse las manos es una de las medidas más importantes para impedir la propagación de enfermedades. La higienización adecuada de las manos puede impedir que usted se enferma y también es capaz de interrumpir la transmisión de infecciones virales, bacterianas y parasitarias para otras personas. Gran parte de las infecciones comunes, tales como resfriados, gripes, intoxicación alimentaria, hepatitis A, parasitosis intestinal y muchas otras, son transmitidos habitualmente por manos contaminadas. Incl
La glomerulopatía es el nombre que damos al grupo de enfermedades que afectan a los glomérulos, una estructura microscópica existente en los riñones, que es responsable de la filtración de la sangre y la producción de la orina. Hay varios tipos de glomerulopatías, siendo la glomerulonefritis (inflamación de los glomérulos) la forma más común. El objeti